Атопический дерматит у детей (грудничка) и взрослых, диатез лечение в Екатеринбурге
Атопический дерматит у детей довольно известное аллергическое заболевание, которое чаще всего появляется в раннем возрасте. Чаще всего это заболевание обусловлено генетически и, к сожалению, имеет хроническую форму. Для этой болезни характерны кожные высыпания, которые могут сопровождаться зудом.
По статистике 10-20% детишек всего мира хворают атопическим дерматитом, а в 2-5% случаев эта болезнь формируется в зрелом возрасте.
Атопический дерматит у взрослых и детей, симптомы
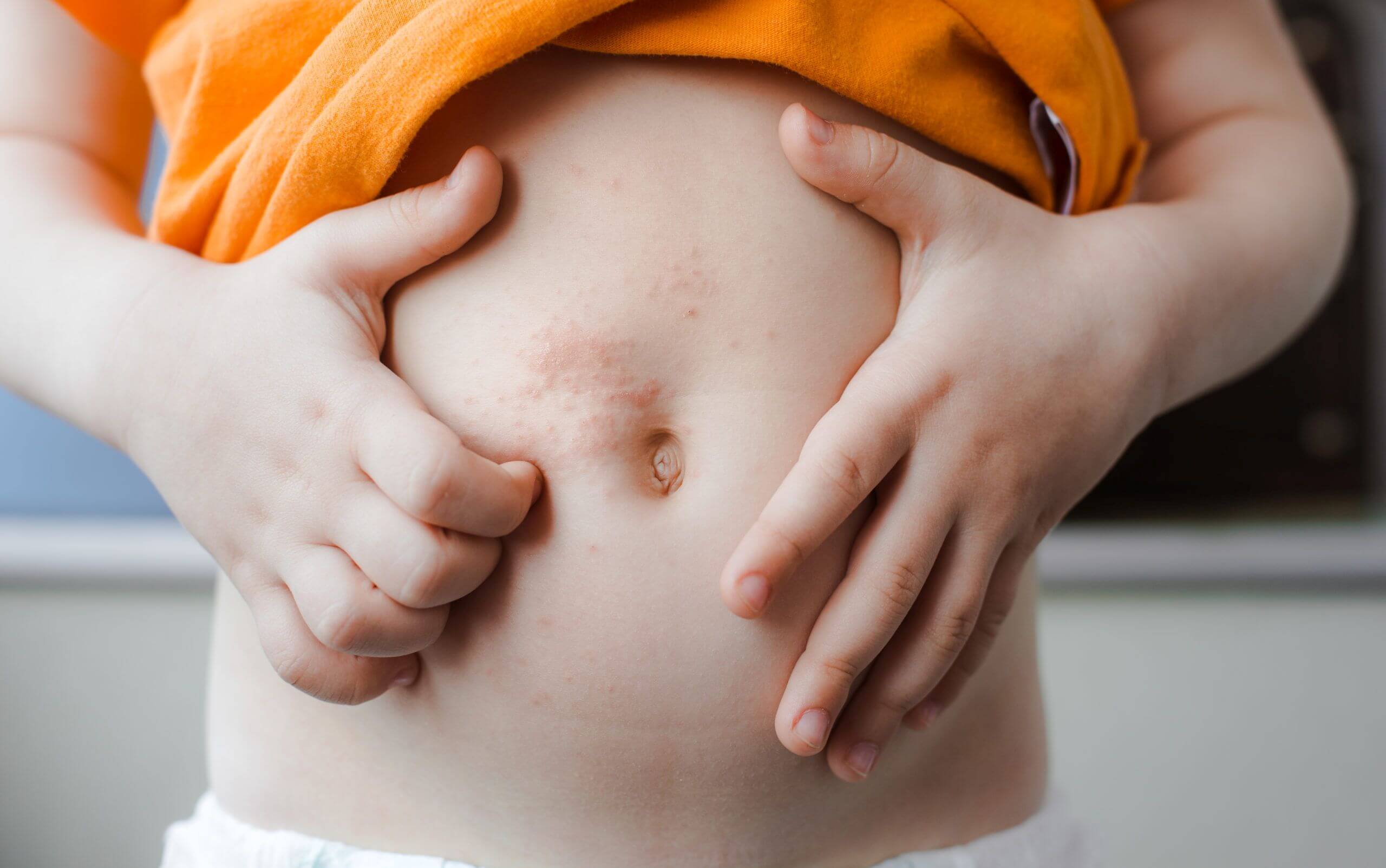
Главным признаком подобного дерматита является сильный зуд. Кожа становится очень сухой, шелушится. Также могут появиться слегка шелушащиеся пятнышки или трещинки за мочками ушей, заеды в уголках рта, шелушение верхних век.
Условно атопический дерматит можно разделить на три фазы:
- младенческая (с 7-8 недели жизни ребеночка);- детская (с 1,5 года до подросткового возраста);
- взрослая (начинается с подросткового периода).
Диатез - атопический дерматит у детей
"Атопический дерматит" это конечно медицинский термин. Потому многим он больше известен как диатез. У малышей обычно он проявляется в виде покраснения щек, шелушении кожи лица, прыщиков на щечках. Диатез это аллергическая реакция детского организма на тот или иной продукт. Очень важно при первых проявлениях заболевания начать лечение, чтобы болезнь не перешла в острую, а потом и в хроническую форму.
Важно помнить и знать, что во время лечения нельзя расчесывать кожу. Потому что это может привести к возникновению грибковых инфекций. Также не исключено возникновение вирусной инфекции. На коже могут появиться пузырьки с жидкостью, то есть может проявиться герпес (простуда на губах). При дерматите самое распространенное осложнение это грибковое поражение. У детей обычно страдает слизистая оболочка рта.
А вот у взрослых чаще всего это грибок на ногтях, на волосистой поверхности кожи головы и на кожных складках.
Есть большая вероятность того что, у пациентов с атопическим дерматитом может возникнуть бронхиальная астма или аллергический ринит.
Атопический дерматит у грудничка, детей и взрослых
Как же лечить атопический дерматит у грудничка? Самое главное, помнить ,что заниматься самолечением недопустимо. При малейших проявлениях признаков и симптомы необходимо обращаться к специалисту медицинского центра . Только он может поставить правильный диагноз и назначить соответствующие лечение в индивидуальном порядке.
Основные принципы лечения атопического дерматита:
- В первую очередь, устранение контакта с аллергеном. Строго соблюдать гипоаллергенную диету, которую назначил врач.
- Использовать антигистаминные препараты, которые помогают устранить зуд.
- Применять противовоспалительные средства.
- Обязательно принимать успокоительные препараты или травяные сборы (например, пион, валерьяна).
- Если есть инфекция, использовать антибактериальные препараты.

Существует ошибочное мнение, что при дерматите купаться нельзя. Купаться как раз можно и нужно, но соблюдать при этом некоторые рекомендации. Вода должна быть не хлорированной. То есть кипяченой или хорошо очищенной с помощью фильтра. В воду можно добавлять слабый раствор марганцовки, слабый настой чистотела, еще можно совсем немного добавлять морскую соль. При купании необходимо соблюдать несложные правила:
- вода в душе или в ванной должна быть теплой, купаться около 20 минут;- нельзя растирать кожу, значит не пользоваться мочалками;
- после купания кожу можно только промокнуть полотенцем, растирать нельзя;
- не рекомендуется купаться в бассейнах, потому что там хлорированная вода.
Естественно, лечение при обострении дерматита будет отличаться от лечения при обычном течении заболевания.


